

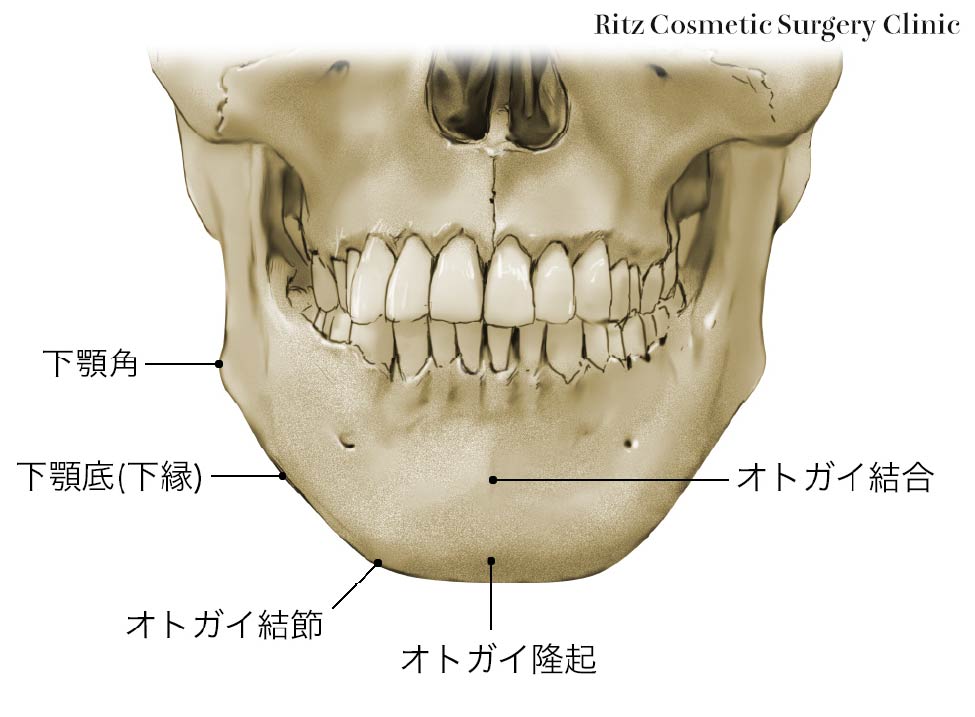
オトガイという言葉は聞きなれないかもしれません。あご先のことをオトガイと称します。一般的に皆様は“あご”と称しますが、医学的にあごは下顎、上顎を含めて広い範囲を意味しますので、下顎の先端はわかりにくいのですが、敢えて“オトガイ”と表記させていただきます。
下顎骨はL字型の左右両半からなり、水平の骨部を下顎体、垂直の骨部を下顎枝といいます。下顎の正中部の前面には両半部が癒合した部位を示す細い隆線が上下方向に走りますが、この隆線の下端近くにはオトガイ隆起という三角形の輪郭をした高まりを作っています。この隆起の中心から外側へ2㎝弱隔たったところは特に膨隆するので、オトガイ結節と呼ばれています。これらはいずれも境界が不鮮明な高まりですが、正中にあるオトガイ隆起と左右のオトガイ結節とは全体として下顎底の前方への突出を形成しています。これをオトガイ(MENTUM,CHIN)と称します。下顎体の正中線から3㎝程離れたところで、オトガイ結節の斜め上方にはオトガイ孔が開口しています。これは下顎管の出口ですが、オトガイ孔はむしろ後方に向かって開いています。
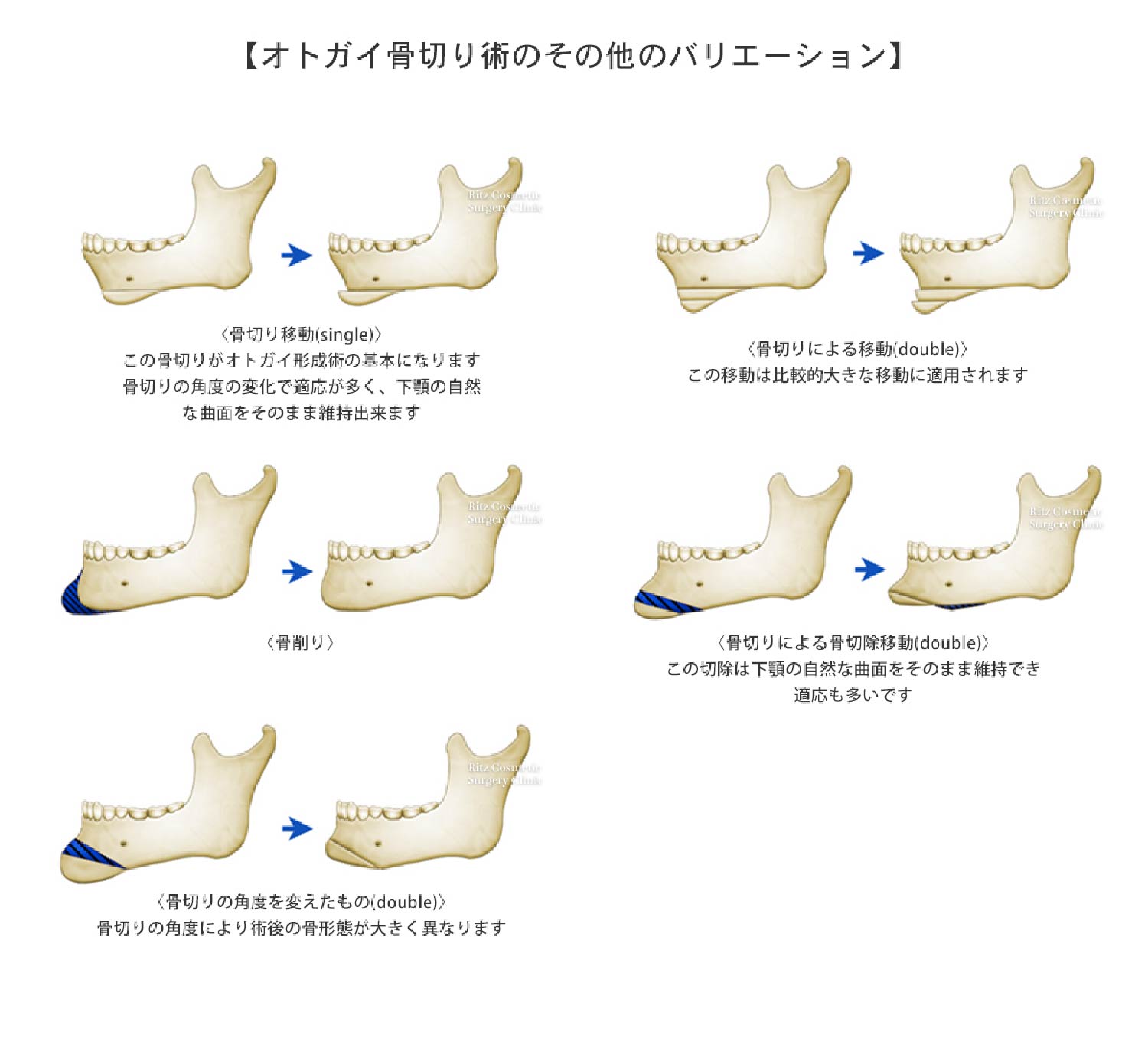
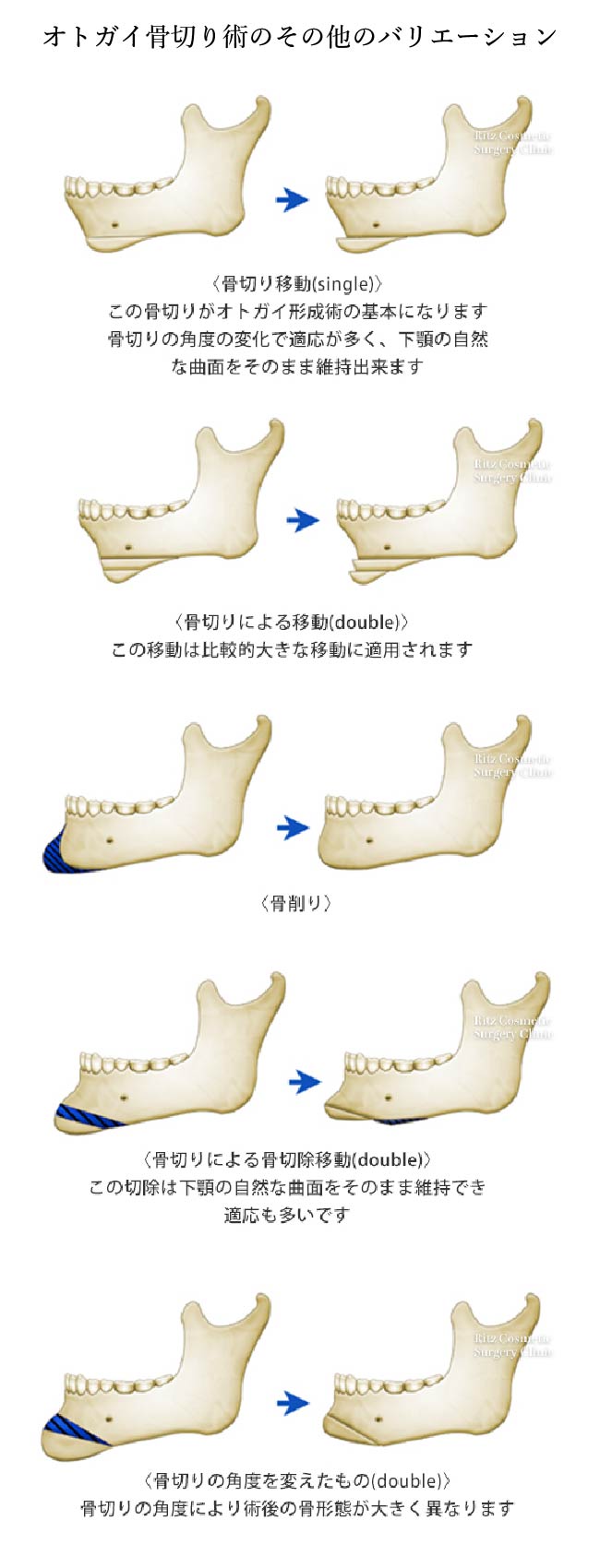
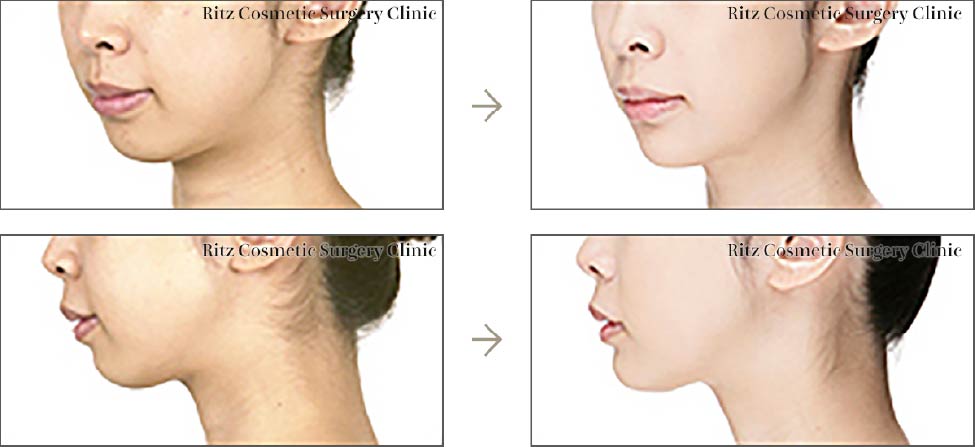
オトガイ部(下顎結合部)は顔貌を特長づける重要な部位であるため、正面顔(正貌)、横顔(側貌)においてさまざまな悩みがあります。ここでは引っ込んでいるオトガイを前に出す(前進)方法について解説します。
オトガイを前方に出す場合には、水平骨切り術とインプラント挿入術(後述)があります。どちらの方法でもオトガイを前方に出すことができますが、実際にはそれらの適応が異なります。後退しているオトガイを評価する場合に一つ注意することがあります。それは正面顔では、オトガイが後退していると実際の長さより短く見えています。したがってその状態でオトガイを前に出すと必ず顔が長く見えるのです。したがって、術前にオトガイ高(下口唇(赤唇)下端~オトガイ下端まで)を計測しますが、オトガイが後退している患者様におきましては、横顔でこの距離を計測することになります。繰り返しますが、顎が後退している患者様では正面からではその長さが見落とされやすいため、必ず横顔での計測をするクセをつけるべきです。これが一つの落とし穴です。オトガイ高としては、女性で35㎜、男性では38㎜を理想値とします。それより2~3㎜短い場合にはインプラント挿入術を適応できます。一方、それ以上である場合にはオトガイを前進させると同時に短縮する必要がありますが、手術法としてはオトガイ水平骨切り術(中抜き法)を適応します。本術式では、下顎骨を短くしながら、前進させることができます。但し、短縮量としては最大で8~10㎜、前進量も10㎜程度を限界とします。
横顔において顎の突出度合いを評価する際、鼻尖と口唇との関係ではRikettsのE-lineが一般に知られています。しかし鼻の高さ、口元の突出度、オトガイの突出度の相対的関係を示すものであり、3つのうち1部位だけが正常でない場合には参考になりますが、すべての患者様に適応できるわけではありません。セファロ側面像では、上口唇、下口唇、オトガイの突出に関する平均値が参考になります。

正面顔では、オトガイの理想的な長さに関しては、鼻下点からオトガイ下端までの長さが女性では70mm(男性では75mm)を平均とし、下口唇(赤唇)下端~オトガイ下端まで女性で35㎜、男性では38㎜を理想値として骨切りデザインを決定しています。オトガイ幅径は左右光彩内側縁間から左右鼻翼間幅径の間であることが望ましいとされています。術前検査としてセファロ正・側面像とパノラマが一般的に撮影されています。当院では、CTを撮影したうえで、3次元実体模型(3D MODEL)を作成します。3次元的な骨、軟部組織形態を把握し、オトガイ神経、下歯槽神経の走行を正確に把握するために重要です。
手術は全身麻酔下で行われます。手術時間は患者様の状態によってだいぶ難易度は異なり、1時間30分~2時間程度です。基本的には日帰り手術で行われます。アプローチは口の中からですので、皮膚表面には傷は残りません。口腔前庭切開は両側のオトガイ神経をまたぐことが多くなります。と言いますのは、骨の短縮による上下骨片間の長さの違い、また遠位骨片を前進させることによる段差という二つのギャップに立ち向かうため、骨片固定後にできる両端の段差を処理するためには、時に下顎角(エラ)近くまで骨削りを追加していく必要があるからです。粘膜切開後は、オトガイ下端に向かって丁寧に骨膜下で剥離していき、左右のオトガイ神経を確認します。その後はこれらの神経をまたいで左右方向の下顎枝に向かって、神経孔の下側で骨膜下剥離を連続させます。ここで3次元実体模型から、下歯槽神経の走行を確認します。この神経は神経孔から外側1~2㎝の地点で、5~6㎜下方を走行すると言われていますが、実際には8㎜~10㎜下方を通過する方もいますので、詳細な模型の計測、観察が必要です。この情報はまさしく3次元実体模型からではないと得られないので、このモデルは神経損傷を回避するために重要なツールであるわけです。水平骨切り(中抜き法)では、神経孔から安全圏で離した(通常は7㎜~8㎜ほど)左右の点を結び、上方の骨切り線とします。次に予定骨切り量を測って、下方の骨切り線とします。その際に左右差などがある場合には骨切り量を左右で調整することもあります。この上下2本の骨切り線により、その中間の骨を切除するのが、”中抜き法”の名前の由来です。この方法では、末梢の骨には筋肉からの血行が保持されており、術後の骨吸収などの合併症を防止できます。また末梢骨片を前進させることによって頸部の弛みが生じにくいというメリットがあります。一方、骨片の前後径はおよそ10~15㎜程ですので、骨片の接合を考えると8~10㎜程度前進させるのが限界と考えるべきです。さらに前進させたい場合には、2段骨切り術という方法が開発されていますが、骨片同士の固定が難しく、かえって後戻りを起こす可能性を否定できません。
中抜き後は、術前に予定していた前進量で末梢骨片を固定します。固定はチタンミニプレートをベンディングさせて3ヶ所で使用します。広頸筋などの作用により、手術後には骨片は後方(オリジナルの位置)に引き戻されようとしますので、強固な固定が必要になります。ここでは吸収性プレートなどは使用できません。もし希望があればこのチタンプレートは術後6ヶ月経過時点、すなわち骨接合後に抜くことができます。皮膚側からオトガイの突出度合いを観察します。術後は微妙にオトガイが後退する作用がありますので、ほんの少し予定よりは過矯正気味で手術を終了すべきです。骨片固定後に両端に段差が生じてますので、次にこの段差解消に移ります。私はこの段差の解消に、オステオトームの各種曲がり(強弯~弱弯)を使用しています。オトガイ神経孔の下側を中心にこの段差解消にはかなりのコツを要します。特殊なリトラクターを開発して、とにかく直視下に骨削りを行うことが肝要です。またその間オトガイ神経の牽引は最小限となるように努めます。皮膚側からだけではなく、実際の骨のなだらかさは指で確認し、納得のいくところで、洗浄して、吸収糸で閉創します。骨片の安定は3~6ヶ月ですので、それまでは外力が加わらないように日常生活で注意が必要です。
オトガイ前進術1,100,000円~1,320,000円


